緑内障の手術を受けた方の中には、手術後に「眼がぼやける」など視力・見え方の異常を感じる方がいます。
今回の記事では、手術後にこのような症状が現れる理由・緑内障の治療方法・緑内障が疑われた場合に受ける検査などについて詳しく解説します。
記事の最後には、緑内障の術後に「眼がぼやける」と感じたらどのように対処すればよいかも紹介しますので、ぜひ参考にしてください。
緑内障手術後にぼやける理由は?

緑内障とは、眼内の圧力(眼圧)があがることで視神経が圧迫され、視力・視野に異常をきたす病気です。
緑内障に対しては眼圧を下げるための手術を行います。手術直後には眼圧下降による眼球のひずみ・術後乱視などがみられ「眼がぼやける」と感じる場合があります。
「眼の状態をよくするために手術を受けたのに、なぜ見えにくくなったのだろう」と不安に感じるかもしれませんが、このような症状の多くは徐々に改善するので過度の心配は不要です。
なお、緑内障の手術は「視力を改善すること」でなく「緑内障の進行を抑制すること」を目的に行います。
そのため、術後に一時的に表れた症状は改善しても、緑内障により手術前に低下した視力の改善は期待できないという点には注意が必要です。
緑内障の治療

眼圧が上がって緑内障を発症する原因としては、角膜内にある虹彩(黒目)周辺を満たしている「房水」という水分が増加し、眼球を内側から押す力が強まることが挙げられます。
健康な方の場合は、房水が眼球内の毛様体という部分で作り出され、虹彩の周りを循環して「シュレム管」と呼ばれる小さな管から強膜(白目)の内部にある静脈へ排出されています。
この循環により眼圧はほぼ一定に保たれますが、シュレム管などに異常が起こることで排出が滞り、視神経が圧迫されるのです。
緑内障には、手術を含めていくつかの治療方法があります。ここからは、緑内障の薬物療法・レーザー治療・手術について詳しく解説します。
薬物療法
薬物療法は、点眼薬を用いて眼圧を下げる治療法です。使用する薬剤の一例としては下記のようなものがあります。
- プロスタグランジン関連薬
- ベータ受容体遮断薬
- 炭酸脱水酵素阻害薬
- アルファ2受容体刺激薬
緑内障の治療に使用できる点眼薬は多く、その中から患者さんの状態・体質に合わせた薬剤を選択します。
基本的には1種類の点眼薬から治療を開始して、副作用・効果により種類を変更したり、ほかの点眼薬と組み合わせたりしながら治療を進めることが多いでしょう。
なお、日本国内では緑内障の中でも開放隅角緑内障の場合に薬物療法を第1選択とすることが多いです。
開放隅角緑内障は、シュレム管の機能が保たれているものの、シュレム管の手前でフィルターの役割を果たしている「線維柱帯」が目詰まりすることによって起こります。
レーザー治療
緑内障に対するレーザー治療として代表的なものは、隅角光凝固術・虹彩切開術です。患者さんの緑内障がどのようなタイプかによって、どちらの治療を行うか決定します。
まず「隅角光凝固術」は、開放隅角緑内障に対して適応することが多い術式です。隅角光凝固術では、弱いレーザーによる衝撃波を利用します。
この衝撃波で隅角の一部を切開することで、房水の流れを良くして眼圧を下げる効果が期待できます。
一方の「虹彩切開術」は、閉塞隅角緑内障に対して行うことが多い術式です。虹彩とは瞳孔の周りにある茶色の組織で、虹彩切開術ではレーザーで虹彩に穴をあけます。
虹彩に開いた小さな穴は水晶体・虹彩の周辺で滞っていた房水の通り道となり、房水がうまく排出されることで眼圧が下がりやすくなります。
なお、リスクが高く虹彩切開術ができないと判断された場合は、切開する場所を少し変えてメスによる切開を行う「周辺虹彩切除術」なども選択肢の1つです。
トラべクレクトミ―
トラベクレクトミー(線維帯切除術)とは、緑内障の中でも閉塞隅角緑内障・小児緑内障に対して行うことが多い手術です。
眼圧下降について大きな効果が期待できるため、緑内障の手術としては件数が多い術式といえるでしょう。
トラベクレクトミーでは、眼球の表面を覆っている結膜の内側から眼球内まで、房水の通り道となるバイパスを作ります。
この手術をすることで、眼球を内側から押して眼圧を保っている房水がバイパスを通って眼球内から結膜下に滲出します。
このように眼内の水分を減少させ、風船から少し空気を抜くように眼圧を下降させることがトラベクレクトミーの目的です。
効果の大きい手術ですが、手術を終えてからも眼圧が安定するまで眼のマッサージ・縫合糸の切糸・結膜の再縫合・感染対策など必要に応じてケアを続ける必要があります。
なお、緑内障の手術としてはトラベクレクトミーのほかに、線維柱帯の目詰まりを広げるような「線維柱帯切開術」を行うことがあります。
緑内障に関連するその他の手術方法

緑内障の主な手術は、前述のトラベクレクトミー・線維柱帯切開術です。しかし、通常はほかの病気に対して行うことが多い手術が緑内障の治療に有効な場合があります。
ここからは、緑内障の治療にもつながる白内障手術・硝子体手術について解説します。
白内障手術
白内障手術は「水晶体再建術」とも呼ばれ、濁った水晶体を取り出して人工の眼内レンズと交換する手術です。
この手術では、水晶体を包んでいる「水晶体嚢」という膜に数ミリの穴をあけて、中にあるゼリー状の水晶体を吸引していきます。
次に、水晶体を除去した水晶体嚢の中に眼内レンズを挿入します。その結果、除去された水晶体の体積が挿入する眼内レンズの体積よりも大きいため、水晶体自体が薄くなるのです。
水晶体が薄くなると、閉塞していた隅角が開きやすくなります。隅角とは、角膜と虹彩が接している部分のことです。
このような仕組みで、白内障手術には緑内障の進行を抑制する効果が期待されます。
硝子体手術
網膜硝子体手術は、濁った硝子体を除去したり、剥離した網膜をレーザーで凝固させるための治療です。
一般的には硝子体出血・網膜剥離・糖尿病網膜症などに対して施行される手術ですが、硝子体出血により血球が隅角に詰まって引き起こされる眼圧上昇・緑内障に対して行われる場合があります。
また、悪性緑内障も硝子体手術が適用されるタイプの緑内障です。
悪性緑内障とは、通常は毛様体で作り出されて虹彩付近に流れ込むはずの房水が、何らかの理由で硝子体内に流れ込んで起こる病気です。
硝子体内には房水を排出する仕組みが備わっていないため、流入した房水は硝子体内にたまり眼圧上昇・緑内障につながります。
緑内障の治療に関して注意すべきことは?

緑内障になっても、すぐに視力の低下を自覚する方は稀です。しかし、白内障などと異なり緑内障で一度傷んだ視神経は回復しないといわれています。
そのため、緑内障では可能な限りの早期受診・適切な治療が重要です。では、緑内障を早期に発見し治療の成功率を高めるためにはどのようなことに注意すればよいのでしょうか。
ここからは、緑内障と診断される前・治療中・手術後の注意点についてまとめていきます。
治療開始前
眼に異常を感じていないうちから「緑内障になっていないか」と注意することは、緑内障の早期発見につながります。
そのため「眼に異常を感じないから」「視力はあまり落ちていないから」「眼が悪くなったけれど年のせいだろう」と思わずに、定期的な検査を受けることをおすすめします。
また、緑内障が進行すると視野の一部が欠けることがあります。しかし、両眼で風景を見ると左右の眼が視野を補い合って、視野欠損に気付けないというケースも多いのです。
このような異常に患者さん自身が気付くきっかけにしようと、眼科の中にはWebサイトで簡易的な緑内障セルフチェックができるページを公開している医療機関もあります。
このようなツールも利用しながら、自分の手などで片眼を隠し、片眼ずつの視野・見え方を確認してみてはいかがでしょうか。
セルフチェックで異常を感じたり検査で異常を指摘されたら「生活に支障はないから」と放置せずに眼科を受診しましょう。
治療中

緑内障は自覚症状がほぼない場合も多いため、治療の必要性について患者さんが十分に認識しにくいことがあります。
そのため、薬剤による治療を行う場合にも点眼を忘れてしまった・中断したという事例があります。
しかし、緑内障は失明に繋がる可能性もある病気のため、強い自覚症状が出る前からしっかりと点眼を続けることが将来の視力を守ることにつながるという意識が大切です。
また、逆に指示よりも多い回数・量で点眼を行うことも、副作用が強く出る可能性が考えられるためおすすめできません。
なお、緑内障の治療薬は過剰に点眼を行っても眼圧下降効果は増加しないとされています。
このような理由からも、治療が始まったら「点眼を指示通りに続ける」ということが重要です。
治療終了後
この記事の前半でも少し触れましたが、緑内障手術の後にはいくつかの合併症がみられます。低眼圧・充血・異物感などの多くは徐々に改善していくでしょう。
しかし、下記のような合併症がある場合は医療機関での処置・投薬などが必要になるため注意が必要です。
- 手術創からの感染による眼内炎
- 出血・炎症による高眼圧
このような合併症のリスクを下げるため、術後の生活では医療機関から指示された注意点・禁止事項を守るよう心がけましょう。
眼の手術を受けた後の主な注意点は下記のとおりです。
- 医師の指示通り点眼を行う
- 眼に水を入れない
- こする・押すなど眼に衝撃を与えない
- 保護眼鏡を使用する
- 許可が出るまで運動・化粧・運転などは避ける
なお、今回は多くの医療機関に共通する注意点の例を挙げましたが、医療機関ごとに指示・注意点は異なる場合があります。
緑内障に対する検査

ここまで紹介したように、緑内障の中にも種類があり、原因・タイプごとに有効とされる治療法が異なります。
そのため、緑内障を疑った場合の検査では「どのタイプの緑内障か」という判別も重要です。では、実際に医療機関ではどのような検査を行っているのでしょうか。
細隙灯顕微鏡検査
細隙灯顕微鏡検査とは、スリット状の光を眼に当てながら高倍率の拡大鏡で患者さんの眼を観察する検査です。
細隙灯顕微鏡を使用すると、眼球の表面・水晶体など眼の前部のほか、瞳孔を通して硝子体の状態も観察できます。
緑内障の場合は、下記のような内容を観察することで緑内障の原因を調べます。
- 眼圧上昇に伴う角膜上皮の浮腫
- 隅角の広さ
- 虹彩や水晶体の形状異常
- 続発性緑内障の原因となるぶどう膜炎の有無
眼圧検査
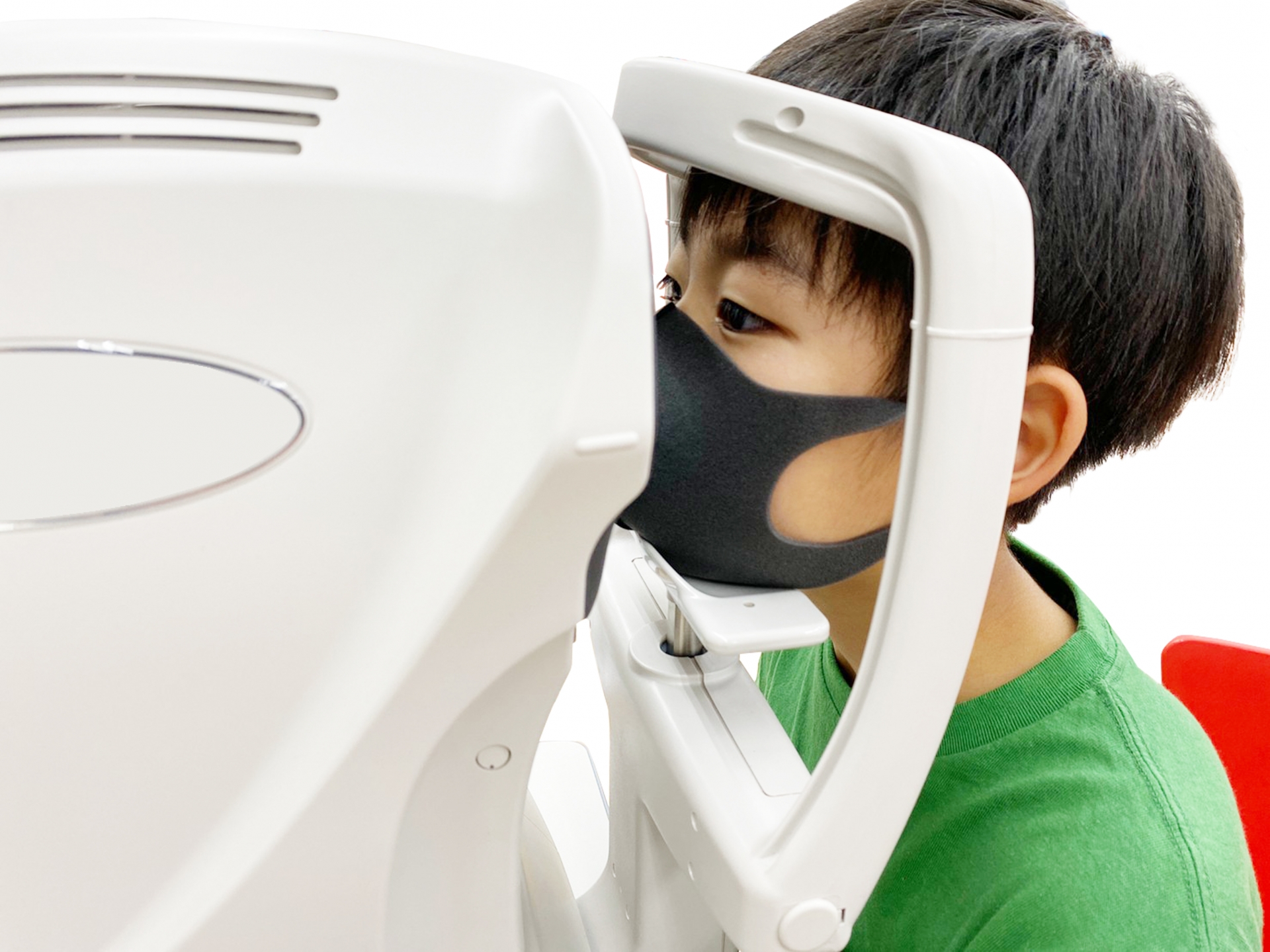
眼圧検査は、患者さんの眼に機械で一瞬風を当てて、眼球の凹んでいる時間を計測する検査です。この検査により、眼球を内側から押している「眼圧」を測定します。
眼圧には血圧や体温と同じく個人差がありますが、正常値は10~21mmHgとされています。緑内障では、眼圧が高まることで視神経が圧迫され傷んでいくと考えられます。
ただし、眼圧が正常値内でも「正常圧緑内障」と診断される方は多く、眼圧だけでは緑内障かどうか判断できません。
隅角検査
隅角には房水を排出するためのシュレム管があるため、隅角が狭いと閉塞隅角緑内障のリスクが高まります。
隅角検査では「隅角鏡」という拡大鏡を用いて隅角の開大度・虹彩周辺の癒着などを観察することで、緑内障のリスクや原因を調べます。
眼底検査
眼底検査は眼底カメラ・検眼鏡などを使用して眼底・水晶体・網膜など眼の奥の状態を確認する検査です。
眼底検査で視神経を観察して「視神経乳頭陥凹」という状態がみられると、視神経が障害を起こしていることが分かります。
前述のとおり、緑内障では眼圧が正常値であっても視神経が障害されている場合があるため、視神経の状態を確認することは診断においても重要です。
視野検査
視野検査は、視野の欠けに関する検査です。この検査を行うことで、視野の中で欠けている範囲を調べます。
検査の際は視野計に頭を固定した状態で、さまざまな位置に表示された光が見えているかどうかを確認していきます。
緑内障手術後にぼやける際の対応方法とは?

眼球はデリケートな器官であり、組織の厚みや透明度が変わればすぐに見え方に影響します。
そのため、緑内障の手術後も眼圧の低下・軽度の炎症・出血により、内部組織の濁り・眼球のひずみ・術後乱視などが現れ「眼がぼやける」と感じるのです。
症状の多くは数週間~1か月で徐々に落ち着くため、経過観察しながら待つことになります。
このような症状の出現・悪化を少しでも抑えるためには、術後の注意点をしっかりと守り、術後の定期診察に指示通りの頻度で通い続けることが大切です。
ただし「急激に悪くなった」「眼痛を伴う」「視野欠損が進行した」などの場合は、下記の合併症が起きている可能性があります。
- 手術でできた傷からの眼内感染
- 眼圧上昇による症状の進行
このような場合は投薬・処置などが必要になるため、手術を行った医療機関を早期に受診することをおすすめします。
まとめ

緑内障は日本において失明原因のトップとなっている病気です。しかし、かなり進行するまでは自覚症状に乏しい症例も多く、早期受診・治療継続への動機づけが難しい病気でもあります。
緑内障にはさまざまな治療法がありますが、いずれも視神経の機能を回復するものではなく、病気の悪化を防ぐためのものだという点を理解しておきましょう。
そのため、定期検査・セルフチェックなどで緑内障が疑われた場合は、早期に受診し治療を始めることが将来的な視力低下・失明のリスクを下げることにつながります。
参考文献
